زراعة الأعضاء
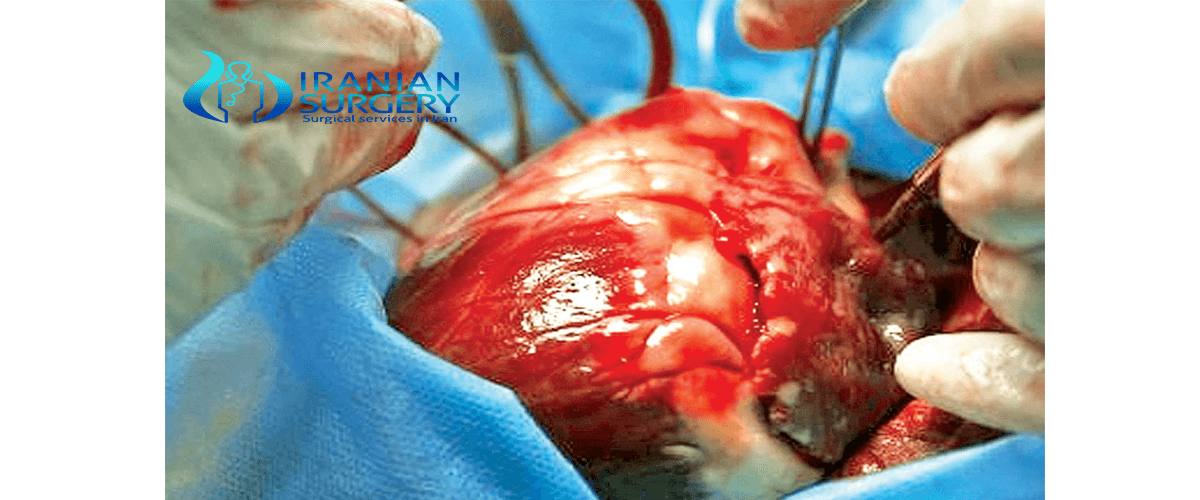
زراعة الأعضاء هي عبارة عن نقل عضو من جسم إلى آخر، أو نقل جزء من جسد المريض إلى الجزء المصاب في الجسد نفسه، بهدف استبدال العضو التالف أو الناقص في جسد المتلقي. ويسمح مجال طب التجديد الناشئ للعلماء ومتخصصي الهندسة الوراثية بمحاولة إعادة تكوين أعضاء من الخلايا الخاصة بالمريض نفسه (الخلايا الجذعية، أو الخلايا المستخرجة من الأعضاء المصابة بقصور.) ويُطلق على الأعضاء و/أو الأنسجة التي تُزرع داخل جسم الشخص نفسه مسمى الطعم الذاتي. وتُسمى عمليات زراعة الأعضاء التي تُجرى بين كائنين من الجنس نفسه عمليات الطعم المغاير. ويمكن إجراء عمليات الطعم المغاير إما من مصدر حي أو من أشخاص متوفين دماغيًا.
وتتمثل الأعضاء التي يمكن زراعتها في القلب والكلى والكبد والرئتين والبنكرياس والأمعاء والغدة الزعترية. وتشمل الأنسجة كلاً من العظام والأوتار (وكلاهما يُشار إليه بعمليات ترقيع العضلات والعظام) والقرنية والجلد وصمامات القلب والأوردة. تعد زراعة الكلى هي أكثر عمليات زراعة الأعضاء شيوعًا على مستوى العالم، بينما تفوقها عمليات زراعة العضلات والعظام عددًا بأكثر من عشرة أضعاف.
وقد يكون المتبرعون بالأعضاء أحياء أو متوفين دماغيًا. ويمكن الحصول على أنسجة المتبرعين المتوفين بأزمات قلبية وذلك في غضون 24 ساعة من توقف ضربات القلب. على عكس الأعضاء، يمكن حفظ معظم الأنسجة (باستثناء القرنية) وتخزينها لفترة تصل إلى 5 سنوات، وهذا يعني أنها يمكن أن تُخزن في “بنوك”. يثير موضوع زراعة الأعضاء العديد من القضايا الأخلاقية الحيوية، بما في ذلك تعريف الوفاة، وتوقيت وكيفية التصريح بزراعة أحد الأعضاء، إضافة إلى فكرة دفع مقابل مالي للأعضاء المزروعةومن أمثلة القضايا الأخلاقية الأخرى موضوع السياحة القائمة على عمليات زراعة الأعضاء، وتشمل القضايا الأخلاقية الأوسع نطاقًا السياق الاجتماعي-الاقتصادي الذي ستُجرى في إطاره عمليات نقل أو زراعة الأعضاء. وهناك مشكلة محددة وهي تجارة الأعضاء.
في الولايات المتحدة، تقوم إدارة الأغذية والأدوية الأمريكية (FDA) بتنظيم عمليات زراعة الأنسجة، حيث تضع لوائح صارمة لتأمين هذه العمليات، وهي تهدف في المقام الأول إلى الوقاية من انتشار الأمراض المعدية. وتشمل اللوائح المعايير اللازمة لفحص واختبار المتبرع، فضلاً عن اللوائح الصارمة الخاصة بتجهيز وتوزيع طعوم الأنسجة. غير أن إدارة الأغذية والأدوية الأمريكية لا تنظم عمليات زراعة الأعضاء.
يعد طب زراعة الأعضاء واحدًا من أكثر مجالات الطب الحديث صعوبةً وتعقيدًا. وتتمثل بعض أبرز جوانب الإدارة الطبية لعمليات زراعة الأعضاء في مشكلات رفض الجسم للعضو المزروع، وفيها يكون لدى الجسم استجابة مناعية مضادة للعضو المزروع، مما قد يؤدي إلى فشل عملية زراعته في الجسم، ومن ثم ضرورة إزالة العضو المزروع من جسد المتلقي على الفور. وفي هذا الشأن، يجب تخفيض عدد حالات الرفض قدر الإمكان وذلك من خلال الاختبارات المتعلقة بمقاومة الأمصال لتحديد المتلقي الأمثل لكل متبرع، بالإضافة إلى استخدام أدوية مثبطة للمناعة.
هذا وتعاني معظم الدول من عجز في عدد الأعضاء المتوفرة التي يمكن استخدامها في عمليات زراعة الأعضاء. غالبًا ما تتمتع الدول بوجود هيئات رسمية تتمثل مهمتها في إدارة عملية تحديد الشروط الواجب توافرها في المتبرعين، إلى جانب ترتيب أولوية المتلقين للأعضاء المتوفرة.
تاريخ زراعة الأعضاء
داعبت فكرة نقل الأعضاء خيال البشر منذ فترة طويلة نسبيًا؛ ونجحت تلك الفكرة في ظل توفر مهارات جراحية ظهرت قبل فترة طويلة من إدراك مفهوم معدلات البقاء على قيد الحياة بعد الجراحة. وكانت المشكلات الرئيسية وثيقة الصلة بهذا الموضوع، وما زالت، وربما ستظل هي فكرة رفض الجسم للعضو المزروع، فضلاً عن الآثار الجانبية لمحاولة تفادي هذا الرفض (وخاصة مشكلتي العدوى واعتلال الكلى).
جدير بالذكر أن هناك عدة تقارير مشكوك في صحتها تشير إلى عمليات زراعة أعضاء أجريت قبل عصر الإنجازات والتطورات العلمية اللازمة لإجراء مثل هذه العمليات على أرض الواقع. وتشير هذه التقارير إلى أن الطبيب الصيني بيان شياو قد أجرى عملية تبادل قلبين بين رجل يتمتع بشخصية قوية ولكنه ضعيف الإرادة ورجل ذي شخصية ضعيفة ولكنه قوى الشكيمة، وذلك في محاولة منه لتحقيق التوازن عند كل رجل. وتشير روايات عن الروم الكاثوليك تعود إلى القرن الثالث الميلادي إلى قيام القسيسين دميان وقزماس الذين عاشا في القرن الثالث الميلادي باستبدال قدم الشماس الروماني جستنيان المصابة بالغرغرينا بقدم إثيوبي متوفى حديثًا. ويظهر القساوسة في معظم الروايات وهم يجرون عمليات زراعة الأعضاء في القرن الرابع، بعد عقود من وفاتهم؛ ويظهرون في مشاهد أخرى وهم يلقون بالتعليمات فقط للجراحين الأحياء الذين يقومون بالمهمة.
تتعلق الكتابات الأكثر قابلية للتصديق وثيقة الصلة بعمليات زراعة الأعضاء التي أجريت في عصور مبكرة بعمليات زراعة الجلد. وتشير أقرب الكتابات إلى المنطق إلى الجراح الهندي سوشروتا الذي عاش في القرن الثاني قبل الميلاد، والذي أجرى عملية زراعة جلد باستخدام الطعم الذاتي في جراحة لتجميل الأنف. غير أنه لم يُوثق نجاح أو فشل هذه العمليات. وبعد مضي عدة قرون، أجرى الجراح الإيطالي جاسبارو تاجلياكوزي عمليات ناجحة لزراعة الجلد بطريقة الترقيع الذاتي؛ وقد فشل في الوقت نفسه في عمليات الطعم المغاير، مما يعد أول حالة في التاريخ لرفض الجسم للعضو المزروع قبل قرون من إدراك حقيقة هذا الأمر. وأرجع ذلك إلى “القوة والسلطة الفردية”، وذكر ذلك في عام 1596 في كتابه De Curtorum Chirurgia per Insitionem.
وقد أجريت أول عملية ناجحة لزراعة قرنية في عام 1837 في نموذج لغزال؛ بينما أجرى إدوارد زيرم أول عملية ناجحة لزراعة قرنية عين لإنسان، والتي يُطلق عليها عملية ترقيع القرنية، في مدينة أولوموك في جمهورية التشيك في عام 1905. وكان لكل من الجراح الفرنسي أليكسيس كاريل وتشارلز جوثري الريادة في ابتكار التقنية الجراحية لزراعة الأعضاء من خلال عمليات زراعة الشرايين أو الأوردة وذلك في بدايات القرن العشرين. أدت عمليات توصيل الأوعية الدموية الناجحة، إلى جانب تقنيات الخياطة الجراحية الحديثة، إلى تمهيد الطريق لجراحات زراعة الأعضاء التي أجريت لاحقًا وأسهم ذلك في حصول كاريل في عام 1912 على جائزة نوبل في الفسيولوجيا أو الطب. وبدءًا من عام 1902، شرع كاريل في إجراء عمليات تجريبية لزراعة الأعضاء على الكلاب. ومع نجاحه في عمليات نقلالكلى والقلب والطحال جراحيًا، كان كاريل من أوائل من تنبهوا إلى مشكلة رفض الجسم للعضو المزروع، والتي لا تزال مستعصية على الحل منذ عقود.
شهدت فترة الحرب العالمية الأولى خطوات بارزة في مجال عمليات زراعة الجلد، ولا سيما في العمليات التي أجراها النيوزيلاندي السير هارولد جيليز في بلدة إلدرشوت التابعة لبريطانيا العظمى. ومن بين إنجازات هذا الرجل الطعم المركب المعنق، الذي يبقي على اتصال الأنسجة بالجزء الذي يُشتق منه الطعم إلى أن يتخذ الطعم مجرى تدفق الدم الخاص به. واستكمل مساعد جيليز، أرشيبالد ماكندو، العمل في الحرب العالمية الثانية من خلال الجراحات التقويمية. وفي عام 1962، أجريت أول عملية جراحية ناجحة لإعادة زراعة- إعادة توصيل أحد الأطراف التالفة واستعادة عمل مراكز الإحساس والوظائف الحيوية (بصورة محدودة).
وفي أوائل يوليو من عام 1926، أجريت عملية نقل غدة تناسلية (خصية) من متبرع حي في مدينة زاجيكار الواقعة في صربيا، من قبل أحد الجراحين الروس المهاجرين وهو الدكتور بيتر فاسيليفيتش كولسنيكوف. كان المتبرع مدانًا بجريمة قتل، وهو إليا كاراجان، وتم تخفيف الحكم إلى السجن لمدة 20 عامًا وإيهامه بأن تخفيف الحكم تم لأنه تبرع بخصيته إلى أحد الأطباء المسنين. وكانت نتيجة العملية الجراحية أن ظل كل من المتبرع والمتلقي على قيد الحياة، ولكن وُجهت اتهامات في إحدى المحاكم من قبل النيابة العامة للدكتور كولسنيكوف، ليس لإجرائه العملية، ولكن لقيامه بالكذب على المتبرع. (v. Timočki medicinski glasnik، Vol.29 (2004) #2, p. 115-117 ISSN 0350-2899 article in Serbian)
وقد أجريت أول محاولة لزراعة أعضاء من أحد المتبرعين المتوفين على يد الجراح الأوكراني يو يو فورونوي في ثلاثينيات القرن العشرين، ولكن رفض جسد المتلقي للعضو المنقول أدى إلى فشل العملية برمتها. وتجدر الإشارة هنا إلى أن أول عملية ناجحة لزراعة عضو قد أجراها كل من الجراحين جوزيف موراي وجي هارتويل هاريسون الحاصل على درجة الدكتوراة في الطب، والتي تم فيها إجراء عملية زراعة كلى بين توأمين متماثلين، في عام 1954، ويرجع نجاح هذه العملية إلى عدم الحاجة إلى تثبيط المناعة في حالات التوائم المتطابقة وراثيا.
وفي أواخر العقد الخامس من القرن العشرين، قام بيتر ميداور، الذي كان يعمل في المعهد الوطني للبحوث الطبية، بتعديل مفهوم رفض الجسم للعضو المزروع. استنادًا إلى مفهوم التعرف على ردود الفعل المناعية في عام 1951، اقترح ميداور إمكانية استخدام الأدوية المثبطة للمناعة. وقد اكتُشف الكورتيزون مؤخرًا، في حين تم التعرف على الأزاثيوبرين الأكثر فاعليةً في عام 1959، ولكن السيكلوسبورين الذي اكتشف في عام 1970، كان أكثر مثبطات المناعة المستخدمة في عمليات زراعة الأعضاء كفاءةً.
إن نجاح الدكتور موراي في عمليات زراعة الكلى قد مهد الطريق لإجراء محاولات لزراعة أعضاء أخرى. وكانت هناك محاولة ناجحة لزراعة رئة من أحد المتبرعين المتوفين إلى أحد المصابين بمرض سرطان الرئة في يونيو 1963 من قبل الجراح جيمس هاردي فيمدينة جاكسون بولاية ميسيسيبي الأمريكية. وقد ظل المريض على قيد الحياة لثمانية عشر يومًا قبل أن يموت بسبب الفشل الكلوي. وفي العام نفسه، حاول توماس ستارزل إجراء عملية زراعة كبد، ولكن تلك المحاولات باءت بالفشل وذلك حتى عام 1967.
كانت زراعة القلب هي التحدي الحقيقي لجراحي زراعة الأعضاء. لكن، كما هي الحال مع المسائل المتعلقة برفض الجسم للعضو المزروع، تتدهور حالة القلب في غضون دقائق من الوفاة، لذلك يجب إجراء أية عملية بأقصى سرعة. كذلك، كانت هناك حاجة ماسة إلى تطوير جهاز القلب والرئة. قام جيمس هاردي، رائد جراحات الرئة، بمحاولة زراعة قلب لإنسان في عام 1964، ولكن الفشل المبكر الذي أصاب قلب المتلقي لم يمهل هاردي الفرصة للعثور على متبرع بشري، ولذلك استخدم قلب شمبانزي، ولكنه فشل بشكل سريع للغاية. غير أنه قد أجريت أولى المحاولات الناجحة في 3 ديسمبر 1967 بواسطة كريستيان برنارد في مدينة كيب تاون، الواقعة في جنوب أفريقيا. إذ كانت نتيجتها أن صمد المتلقي، لويس واشكانسكي، لمدة ثمانية عشر يومًا في ظل ما اعتبره كثيرون بمثابة سيرك إعلامي بغيض. ودفع اهتمام وسائل الإعلام إلى إجراء سلسلة من عمليات زراعة القلب. وأجريت أكثر من مائة عملية في الفترة من 1968-1969، ولكن غالبية المرضى توفوا في غضون ستين يومًا. ولكن الحالة الثانية لبرنارد عاشت لمدة 19 شهرًا، وكان مريضًا يُدعى فيليب بليبرج.
وكان ظهور السيكلوسبورين بمثابة ثورة نقلت زراعة الأعضاء من مصاف الجراحات البحثية إلى أساليب العلاج التي تؤدي إلى إنقاذ حياة البشر. وفي عام 1968، أجرى رائد جراحات زراعة الأعضاء دنتون كولي 17 عملية زراعة أعضاء بما في ذلك أول عملية من نوعها لزراعة قلب ورئة معًا. وقد أسفرت هذه العمليات عن وفاة أربعة عشر من مرضاه في غضون ستة أشهر من إجراء العملية. وبحلول عام 1984، كان ثلثا من يجرون عمليات زراعة قلب يعيشون لمدة خمس سنوات فأكثر. ومع انتشار عمليات زراعة الأعضاء، على الرغم من ندرة المتبرعين، انتقل الجراحون إلى مجالات أكثر خطورة، ألا وهي زراعة عدة أعضاء في الجسم البشري، والقيام بأبحاث حول إمكانية إجراء جراحات زراعة المخ في الحيوانات . في 9 مارس 1981، أجريت أول عملية ناجحة لزراعة قلب ورئة معًا في مستشفى جامعة ستانفورد. وقد أرجع رئيس الفريق الجراحي بروس ريتز تعافي المريض إلى استخدام دواء السيكلوسبورين-أ.
وفي ظل الانتشار المتزايد لعمليات زراعة الأعضاء بسبب ارتفاع معدلات نجاحها، فضلاً عن الأساليب الحديثة المتبعة لتثبيط المناعة، فقد باتت هناك حاجة ماسة لتوفير المزيد من الأعضاء. كما ساعد على انتشار تلك العمليات بدرجة أكبر التطورات التي طرأت على عمليات زراعة الأعضاء المعتمدة على نقل أعضاء من المتبرعين الأحياء. إضافة إلى ذلك، تُجرى حاليًا أبحاث مكثفة في مجال زراعة الأعضاء باستخدام الطعوم الأجنبية (xenotransplantation) أو في مجال الأعضاء المعدَّلة وراثيًا؛ وعلى الرغم من أن هذه الأنواع من زراعات الأعضاء لم تُطبق إلى الآن على البشر، إلا أن المحاولات الإكلينيكية التي تتضمن استخدام أنواع محددة من الخلايا أسفرت عن نتائج واعدة، مثل استخدام جزر لانجرهانز المستخرجة من الخنزير لعلاج مرض السكري من النوع الأول. ومع ذلك، لا تزال هناك مشاكل كثيرة تتطلب حلولاً قبل أن تكون خيارات محتملة للمرضى الذين يحتاجون إلى عمليات زراعة أعضاء.
ومؤخرًا، كان الباحثون يتطلعون إلى الوسائل التي من شأنها حل المشكلات الناجمة عن تثبيط المناعة بشكل عام. وتشمل الوسائل الشائعة تجنب المنشطات وتقليل التعرض لمثبطات الكالسينيورين، وغيرها من وسائل إيقاف تناول الأدوية اعتمادًا على نتائج الحالة ووظائف الأعضاء. وفي حين تبدو النتائج واعدة على المدى القصير، إلا أن النتائج طويلة الأجل لا تزال غير واضحة المعالم، وبصفة عامة، يؤدي التقليل من معدلات تثبيط المناعة إلى زيادة احتمالية رفض الجسم للعضو المزروع، إضافة إلى تراجع احتمال حدوث إصابة بعدوى.
وهناك العديد من الأدوية الجديدة الأخرى قيد التطوير لتخصيصها لعمليات زراعة الأعضاء.
يتطلع مجال طب التجديد الناشئ إلى حل مشكلة رفض الجسم للعضو المزروع من خلال إعادة تكوين الأعضاء في المعمل، وذلك باستخدام الخلايا الخاصة بالمرضى (الخلايا الجذعية، أو الخلايا السليمة المستخرجة من جسد المتبرع.)
التسلسل الزمني لعمليات زراعة الأعضاء الناجحة
- 1905: أول عملية زراعة قرنية ناجحة أجراها إدوارد زيرم
- 1954: أول عملية زراعة كلية ناجحة والتي قام بها جوزيف موراي (بوسطن، الولايات المتحدة الأمريكية)
- 1966: أول عملية زراعة بنكرياس ناجحة قام بها كل من ريتشارد ليلهاي ووليام كيلي (مينيسوتا، الولايات المتحدة الأمريكية)
- 1967: أول عملية زراعة كبد ناجحة أجراها توماس ستارزل (دينفر، الولايات المتحدة الأمريكية)
- 1967: أول عملية زراعة قلب ناجحة أجراها كريستيان برنارد (كيب تاون، جنوب أفريقيا)
- 1981: أول عملية زراعة قلب/رئة ناجحة قام بها بروس ريتز (ستانفورد، الولايات المتحدة الأمريكية)
- 1983: أول عملية ناجحة لزراعة أحد فصي الرئة قام بها جويل كوبر (تورنتو، كندا)
- 1986: أول عملية ناجة لزراعة رئتين للمريضة (آن هاريسون) أجراها جويل كوبر (تورنتو، كندا)
- 1995: أول عملية استئصال كلية ناجحة بالمنظار من أحد المتبرعين الأحياء والتي أجراها كل من لويد راتنر ولويس كافوسي (بالتيمور، الولايات المتحدة الأمريكية)
- 1998: أول عملية زراعة بنكرياس جزئية ناجحة من أحد المتبرعين الأحياء أجراها ديفيد ساذرلاند (مينيسوتا، الولايات المتحدة الأمريكية)
- 1998: أول عملية زراعة يد ناجحة (فرنسا)
- 1999: أول عملية زراعة مثانة ذات أنسجة معدَّلة وراثيًا ناجحة أجراها أنتوني عطاالله (مستشفى الأطفال في بوسطن، الولايات المتحدة الأمريكية)
- 2005: أول عملية زراعة وجه جزئية ناجحة (فرنسا)
- 2006: أول عملية زراعة فك لتركيب فك المتبرع في جسد المريض باستخدام النخاع العظمي للمريض، وأجراها إريك إم. جيندين (مستشفى ماونت سيناي في نيويورك)
- 2008: أول عملية زراعة ذراعين كاملين ناجحة أجراها كل من إدجار بيمار وكريستوف هانكه ومانفريد ستانجل (الجامعة التقنية في ميونيخ، ألمانيا)
- 2008: أول طفل يولد من مبيض مزروع
- 2008 : أول عملية زراعة قصبة هوائية لإنسان باستخدام الخلايا الجذعية للمريض أجراها باولو ماتشياريني (برشلونة، أسبانيا)
- 2010: أول عملية زراعة وجه بالكامل، أجراها دكتور جوان بيري باريت وفريقه (مستشفى جامعة فال ديبرون في يوم 26 يوليو 2010 في برشلونة، أسبانيا.)
وقد منحت المنظمة الوطنية الإسبانية لزراعة الأعضاء تصريحًا لمستشفى La Fe في فالينسيا لإجراء أول عملية من نوعها في العالم لزراعة ساقين كاملين.
أنواع زراعة الأعضاء
الطعم الذاتي (Autograft)
يشير هذا النوع إلى زراعة نسيج لشخص من أنسجة جسده نفسها. وتُجرَى هذه العملية في بعض الأحيان باستخدام النسيج الفائض أو الأنسجة التي يمكن أن تتجدد أو الأنسجة المطلوبة في الحالات الأكثر إلحاحًا (مثل ترقيع الجلد، واستخراج الأوردة في عمليات تحويل مجرى الشريان التاجي (CABG)، وما إلى ذلك). في بعض الأحيان، يجرى الطعم الذاتي لإزالة الأنسجة، ثم معالجتها أو معالجة الشخص نفسه، قبل إعادتها إلى ما كانت عليه (ومن أمثلة ذلك زراعة الخلايا الجذعية الذاتية وتخزين الدم قبل العمليات الجراحية).
الطعم المغاير (Allograft)
الطعم المغاير هو عملية زراعة عضو أو نسيج بين كائنين من سلالة واحدة ولكنهما غير متطابقين من الناحية الوراثية. وتندرج معظم عمليات زراعة الأنسجة والأعضاء البشرية ضمن الطعوم المغايرة. ونظرًا للاختلاف الجيني بين العضو المزروع وجسد المتلقي، فسيتعرفالجهاز المناعي للمتلقي على العضو كجسم غريب، وسيحاول القضاء عليه، مما يؤدي إلى رفض الجسم للعضو المزروع. لتفادي هذا الرفض، يجب أن يتناول الشخص الذي سيتلقي العضو مثبطات مناعة. وهذا يؤثر بشكل كبير على الجهاز المناعي بأكمله، مما يجعل الجسم عرضة لغزو العوامل الممرضة.
الطعم المماثل (Isograft)
يندرج الطعم المماثل تحت فئة الطعوم المغايرة والتي يتم فيها نقل أعضاء أو أنسجة من أحد المتبرعين إلى متلقي متطابق معه وراثيًا (مثل التوائم المتماثلة). تختلف الطعوم المماثلة عن الأنواع الأخرى من عمليات زراعة الأعضاء لأنه بينما تتطابق تلك الطعوم تشريحيًا مع الطعوم المغايرة، إلا أنها لا تثير رد فعل مناعي.
الطعم الأجنبي (Xenograft) وزراعة الأعضاء باستخدام الطعوم الأجنبية
هي عبارة عن نقل أعضاء أو أنسجة من سلالة إلى سلالة مغايرة. ومن أمثلة هذه العملية زراعة صمام قلب خنزير في جسد إنسان، والتي أصبحت من العمليات الشائعة والناجحة للغاية. وثمة مثال آخر وهو محاولات زراعة أنسجة جزيرية (مثل الأنسجة البنكرياسية أو الأنسجة المعزولة) من الأسماك إلى كائنات غير بشرية من فصيلة الرئيسيات. وكان الهدف من الدراسة البحثية الأخيرة تمهيد الطريق لتطبيق الأمر على الإنسان، في حال نجاحها. ومع ذلك، غالبًا ما تعد زراعة الأعضاء باستخدام الطعوم الأجنبية من أنماط زراعة الأعضاء التي تنطوي على قدر كبير من المخاطر، نظرًا لأنه تزداد معها احتمالات عدم توافق الأنسجة ورفض الجسم للعضو المزروع، فضلاً عن احتمال الإصابة بعدوى الأمراض التي قد تحملها الأنسجة. ومن ثم، يمكن القول إن هذا النوع يعد من أخطر أنواع زراعة الأعضاء.
زراعة الأعضاء بالتقسيم (Split transplants)
يمكن أحيانًا تقسيم العضو المأخوذ من المتبرع المتوفى، وعادة ما يكون الكبد، بين اثنين من المتلقين، وخاصة بين أحد البالغين وأحد الأطفال. وهذا لا يعد من الخيارات المفضلة عادة؛ إذ أن عملية زراعة عضو بأكمله تعد أكثر نجاحًا.
عمليات الشراكة القلبية (Domino transplants)
تُجرى مثل هذه العمليات عادةً للمرضى الذين يعانون من تليف كيسي نظرًا لأن كلتا الرئتين تكونان بحاجة إلى الاستبدال، بالإضافة إلى أنه من الأسهل من الناحية الفنية إجراء عملية استبدال للقلب والرئتين في نفس الوقت. وحيث إن القلب الأساسي للمتلقي عادة ما يكون سليمًا، فإنه يمكن زراعته في جسم شخص آخر بحاجة إلى عملية زراعة قلب. كما يستخدم هذا المصطلح للإشارة إلى نوع خاص من عمليات زراعة الكبد والتي يعاني فيها المتلقي من اعتلال الأعصاب النشوي الوراثي، وهو مرض يصيب الكبد بحيث يجعله ينتج بروتينًا يدمر الأعضاء الأخرى ببطء. ويمكن نقل كبد هذا المريض إلى مريض أكبر سنًا يُحتمل أن يموت لأسباب أخرى قبل شروع هذا الكبد في مهمته التدميرية.
ويشير هذا المصطلح أيضًا إلى سلسلة من عمليات زراعة الأعضاء من متبرعين أحياء؛ حيث يقوم أحد المتبرعين بالتبرع بأحد أعضائه إلى المتلقي الذي يتصدر لائحة الانتظار، وتستفيد مراكز زراعة الأعضاء من عملية التبرع لتسهيل إجراء العديد من عمليات زراعة الأعضاء. ولا يمكن إجراء عمليات زراعة الأعضاء هذه بطريقة أخرى بسبب فصيلة الدم أو الأغشية المحيطة بالأجسام المضادة لعمليات زراعة الأعضاء. تُنقل كلية “المتبرع الخيِّر” إلى أحد المتلقين الآخرين، والذي يتبرع بدوره بكليته إلى أحد المتلقين من غير ذوي الصلة. وبحسب عدد المرضى على لائحة الانتظار، تُكرر هذه العملية إلى ما قد يصل إلى ستة أزواج، حيث يتبرع آخر متبرع إلى المريض الذي يتصدر لائحة الانتظار. يتيح هذا الأسلوب لمتلقي الأعضاء جميعهم الحصول على عضو مزروع حتى ولو لم يكن المتبرع الحي مطابقًا لهم من الناحية الجينية الوراثية. علاوة على ذلك، فإن هذا الأسلوب يعود بالفائدة أيضًا على المرضى التالين لهؤلاء المستفيدين على لائحة الانتظار، حيث إن ذلك يقربهم أكثر من قمة اللائحة التي تنتظر الحصول على عضو مأخوذ من أحد المتوفين. وكان كل من مركز جونز هوبكنز الطبي في بالتيمور ومستشفى نورث ويسترن التذكاري التابع لجامعة نورث ويسترن قد حظيا باهتمام كبير لدورهما الرائد في إجراء عمليات زراعة الأعضاء من هذا النوع. [16][17]
الأعضاء والأنسجة الأساسية في عمليات زراعة الأعضاء
الأعضاء الصدرية
- القلب (من متبرع متوفى فقط)
- الرئة (من متبرع حي ومن متبرع متوفى)
- القلب/الرئة (من متبرع متوفى وبطريقة الشراكة القلبية)
أعضاء البطن
- الكلية (من متبرع حي ومن متبرع متوفى)
- الكبد (من متبرع حي ومن متبرع متوفى)
- البنكرياس (من متبرع متوفى فقط)
- الأمعاء (من متبرع حي ومن متبرع متوفى)
- المعدة (من متبرع متوفى فقط)
- الخصية
الأنسجة والخلايا والسوائل
- اليد (من متبرع متوفى فقط)
- القرنية (من متبرع متوفى فقط)
- الجلد بما في ذلك إعادة زراعة الوجه (بأسلوب الطعم الذاتي) وزراعة الوجه (وهي نادرة جدًا)
- جزر لانجرهانز (وهي عبارة عن خلايا بنكرياس جزيرية) (من متبرع حي ومن متبرع متوفى)
- نخاع العظم/الخلايا الجذعية للبالغين (من متبرع حي وبأسلوب الطعم الذاتي)
- نقل الدم/نقل مشتقات الدم (من متبرع حي وبأسلوب الطعم الذاتي)
- الأوعية الدموية (بأسلوب الطعم الذاتي ومن متبرع متوفى)
- صمام القلب (من متبرع متوفى ومن متبرع حي، وباستخدام طعم أجنبي [من خنزير/من بقرة])
- العظام (من متبرع حي ومن متبرع متوفى)
أنواع المتبرعين
قد يكون المتبرعون بالأعضاء إما من الأحياء أو من المتوفين دماغيًا. وتشير الوفاة الدماغية إلى أن المتبرع ينبغي أن يكون قد تعرض لإصابة (عبارة عن جرح أو إصابة مرضية) أثرت على الجزء الذي يتحكم في ضربات القلب والتنفس من الدماغ. ويتم الحفاظ على التنفس من خلال أجهزة التنفس الاصطناعي والتي تحافظ بدورها على ضربات القلب. ويعد مجرد الإعلان عن الوفاة الدماغية لأي شخص بمثابة تصريح للتبرع بأعضائه. تتفاوت معايير الوفاة الدماغية. نظرًا لأن نسبة الوفيات الناجمة عن الوفاة الدماغية في الولايات المتحدة تقل عن %3 من إجمالي عدد الوفيات، فإن الغالبية العظمى من الوفيات لا يمكن التبرع بأعضائها، مما أدى إلى حدوث نقص حاد في أعداد المتبرعين. ويمكن الحصول على الأنسجة من المتبرعين الذين توفوا بسبب أزمات قلبية. ويعني هذا توقف التنفس وضربات القلب. ويُطلق على هؤلاء المتبرعين مسمى المتوفين دماغيًا. بشكل عام، يمكن الحصول على الأنسجة من المتبرعين في فترة أقصاها 24 ساعة من توقف ضربات القلب. وعلى عكس أعضاء الجسم، يمكن حفظ معظم أنسجة الجسم (باستثناء قرنيات العين) وتخزينها لمدة تصل إلى خمس سنوات، وهذا يعني أنه يمكن حفظها في “بنوك”. كما يمكن الحصول على أكثر من 60 طعمًا من متبرع واحد بالنسيج. نظرًا لهذه العوامل الثلاثة، ألا وهي القدرة على التعافي من خلال أحد المتبرعين من ذوي القلوب غير النابضة، والقدرة على حفظ الأنسجة، فضلاً عن عدد الطعوم المتوفرة من كل متبرع، تتميز عمليات زراعة الأنسجة بأنها أكثر شيوعًا من عمليات زراعة الأعضاء. تقدر الجمعية الأمريكية لبنوك الأنسجة أن ما يربو على مليون عملية زراعة أنسجة تُجرى في الولايات المتحدة سنويًا.
- المتبرعون الأحياء
في حالة “تبرع الشخص الحي”، يبقى المتبرع على قيد الحياة ويتبرع بأنسجة أو خلايا أو سوائل متجددة (على سبيل المثال الدم والجلد)، أو يتبرع بعضو أو بجزء منه بحيث يمكن للجزء المتبقي من العضو أن يتجدد من تلقاء نفسه أو يضطلع بمهمة العضو الكامل (مثل التبرع بكلية واحدة والتبرع بجزء من الكبد والتبرع بجزء من الأمعاء الدقيقة). قد يوفر طب التجديد يومًا ما الأعضاء المجهزة في المعامل، وذلك باستخدام خلايا المريض نفسه (الخلايا الجذعية أو الخلايا السليمة المستخرجة من الأعضاء المصابة بقصور).
- المتبرعون المتوفون
يتمثل المتبرعون المتوفون في المتبرعين الذين كان قد أعلن مسبقًا أنهم متوفون دماغيًا والذين يمكن الاحتفاظ بأعضائهم في حالة قابلة للاستعمال من خلال أجهزة تنفس اصطناعي أو من خلال أية وسائل ميكانيكية أخرى إلى أن يتم استئصال هذه الأعضاء لإجراء عملية الزراعة. وبصرف النظر عن المتبرعين المصابين بموت جذع المخ، الذين مثلوا غالبية المتبرعين المتوفين خلال السنوات العشرين الماضية، لا تزال هناك حاجة متزايدة للتبرع بعد أن أدى المتبرعون المتوفون نتيجة أزمات قلبية (الذين كان يُطلق عليهم سابقًا متبرعين ذوي قلوب غير نابضة) إلى تزايد العدد المحتمل للمتبرعين مع استمرار تزايد الطلب على إجراء عمليات زراعة الأعضاء. [بحاجة لمصدر] وقد أسفرت هذه الأعضاء عن نتائج أدنى من الأعضاء المزروعة من متبرع متوفى دماغيًا؛ لكن نظرًا لندرة الأعضاء المناسبة ووفاة الأشخاص المنتظرين على اللائحة، يجب أن يؤخذ أي عضو من المحتمل أن يكون مناسبًا بعين الاعتبار. [بحاجة لمصدر]
أسباب التبرع بالأعضاء والقضايا الأخلاقية المرتبطة بعملية التبرع بالأعضاء
المتبرعون الأحياء ذوو الصلة
يقوم المتبرعون الأحياء ذوو الصلة بالتبرع بأعضائهم إلى أفراد العائلة أو الأصدقاء المرتبطين بهم بعلاقات مودة. وتتضاءل مخاطر الجراحة أمام المكاسب النفسية المقترنة بعدم فقدان عزيز لديهم، أو عدم رؤية الأحباء وهم يعانون من التداعيات القاسية للانتظار على اللائحة.
التبادل المزدوج
يشير مفهوم “التبادل المزدوج” إلى الطريقة التي تتم فيها مواءمة استعدادات المتبرعين الأحياء مع المتلقين الراغبين في نقل الأعضاء باستخدام الاختبارات المتعلقة بمقاومة الأمصال. على سبيل المثال، قد يبدي أحد الزوجين استعداده للتبرع باحدى كليتيه لشريكه، ولكن عدم وجود توافق بيولوجي بينهما يحول دون إتمام الأمر. حينئذٍ، يتم التبرع بكلية ذلك الزوج إلى متلق آخر متوافق معه من الناحية البيولوجية ويحظى بدوره بشريك مستعد للتبرع ولكنه غير متفق معه من الناحية البيولوجية. وهنا، يجب أن يتوافق المتبرع الثاني مع المتلقي الأول لإتمام عملية التبادل المزدوج. يتم تحديد موعد الجراحتين في آن واحد تحسبًا لتراجع أحد المتبرعين، فضلاً عن أنه لا يتم الكشف عن هوية المتبرعين لأي من الزوجين إلا بعد إتمام عملية زراعة العضو.
عُرفت برامج التبادل المزدوج من خلال المقال المنشور في مجلة نيو إنجلاند الطبية بعنوان “أخلاقيات برنامج تبادل الكلى المزدوج” في عام 1997 للكاتب إل إف روس. كما اقترح هذه البرامج أيضا فيليكس تي رابورت في عام 1986 كمقدمة لاقتراحاته المبدئية بشأن عمليات زراعة الأعضاء من متبرعين أحياء “سجل دولي لحالات تبادل الأعضاء بين الأفراد الذين تربطهم صلات قرابة” وذلك حسبما ورد في مجلةTransplant Prooceedings الطبية. ويعد برنامج التبادل المزدوج هو أبسط صورة من البرنامج الأكثر شمولاً لتسجيل تبادل الأعضاء والذي يقوم بمواءمة من يبدون استعدادهم للتبرع مع أي عدد من المتلقين المتوافقين معهم من الناحية البيولوجية . واقتُرح إنشاء برامج لتبادل الأعضاء التي يتم التبرع بها في مطلع السبعينيات من القرن العشرين في صورة: “برنامج تعاوني لتصنيف وتبادل الكلى التي يتم التبرع بها.”.
وقد جرت أول عملية زراعة أعضاء من خلال التبادل المزدوج في الولايات المتحدة في عام 2001 في مستشفى جونز هوبكنز . وجرت أول عملية معقدة ضمت عدة مستشفيات لزراعة كلى لـ 12 مريضًا في شهر فبراير من عام 2009 بين كل من مستشفى جونز هوبكنز ومستشفى بارنيز-جويش في سانت لويس، ومركز إنتيجريس بابتيست الطبي في أوكلاهوما سيتي. ثم أجريت عملية مماثلة لتبادل الكلى ضمت 12 مريضًا بعد أربعة أسابيع من العملية الأولى شملت كلاً من مركز سانت برناباس الطبي في ليفينجستون في ولاية نيو جيرسي ومركز نيوورك بيث إسرائيل الطبي، ومستشفى نيويورك-بريسبيتيريان. واصلت فرق الجراحين العاملة تحت رعاية مستشفى جونز هوبكنز الريادة في هذا المجال من خلال إجراء سلسلة أكثر تعقيدًا من عمليات تبادل الكلى التي شملت 8 مستشفيات معًا. وفي ديسمبر 2009، أجريت أول عملية لزراعة 13 كلية لـ 13 متلقيًا من خلال أسلوب التبادل المزدوج بين أفراد متوافقين بيولوجيًا، بالتنسيق بين كل من مستشفى جامعة جورج تاون ومركز مستشفى واشنطن، في واشنطن العاصمة.
وقد يعود الفضل في توزيع الأعضاء التي يتم التبرع بها بصورة أكثر كفاءة ومن ثم إجراء المزيد من عمليات نقل الأعضاء من خلال عمليات التبادل المزدوج بين المتبرعين إلى العمل الدؤوب في كل من New England Program for Kidney Exchange،وجامعة جونز هوبكنز والمؤسسات المعنية بعمليات تبادل الأعضاء في أوهايو.
التبرع الخيِّر
التبرع الخيِّر أو التبرع “الخالي من أي غرض” هو التبرع لشخص لا يعرفه المتبرع حق المعرفة. ويفضل بعض الأشخاص القيام بذلك حبًا للتبرع في حد ذاته. ويتبرع البعض إلى الشخص التالي في القائمة، بينما يختار البعض الآخر طريقة ما لاختيار المتلقي بناءً على معايير تشكل أهمية بالنسبة لهم. وجاري إنشاء العديد من المواقع على شبكة الإنترنت لتسهيل عمليات التبرع هذه. وقد كشفت الصحافة التلفزيونية مؤخرًا أن ما يربو على نصف أعضاء جماعة يسوع المسيح، وهي جماعة دينية في أستراليا، تبرعوا بالكلى بهذه الطريقة.
التبرع مدفوع الأجر
في التبرع مدفوع الأجر، يحصل المتبرعون على أموال أو أي تعويض آخر في مقابل الأعضاء التي تبرعوا بها. يعد هذا النوع من التبرع شائعًا في بعض مناطق العالم، سواء تم بصورة شرعية أو غير شرعية، وهو أحد أهم عوامل دفع السياحة الطبية.
في الولايات المتحدة، حظر القانون الوطني لزراعة الأعضاء الصادر في 1984 بيع الأعضاء. وفي المملكة المتحدة، كان قانون زراعة الأعضاء البشرية الصادر في عام 1989 هو أول قانون يحظر عمليات بيع الأعضاء، وقد حل محله قانون الأنسجة البشرية الصادر عام 2004.
في عام 2007، صدرت توصيات مناهضة لبيع الأعضاء عن اثنين من المؤتمرات الأوروبية الكبرى.
وقد أدت التطورات الأخيرة في مواقع شبكة الإنترنت والإعلانات الشخصية للمرشحين في قوائم الانتظار الخاصة بعمليات زراعة الأعضاء، إلى زيادة الاهتمام بالتركيز على مخاطر بيع الأعضاء، كما أثار ذلك جدلاً أخلاقيًا كبيرًا حول التبرع الموجَّه، والتبرع “الخيِّر”، والسياسة الحالية لتوزيع الأعضاء التي يتم التبرع بها في الولايات المتحدة. وقد أشار خبير الأخلاقيات البيولوجية جاكوب إك أبيل إلى أن توفر الأعضاء التي يتم الإعلان عنها، فضلاً عن انتشار شبكة الإنترنت، قد يؤدي في الواقع إلى زيادة المعروض الكلي من الأعضاء.
وهناك كتابان يطرحان فكرة إنشاء سوق للأعضاء البشرية لزيادة المعروض من الأعضاء المتاحة لعمليات زراعة الأعضاء؛ Kidney for Sale By Owner لمؤلفه مارك شيري (دار نشر جامعة جورج تاون، 2005)، وكتاب Stakes and Kidneys: Why markets in human body parts are morally imperative لكاتبه جيمس ستاسي تايلور: (2005، دار نشر أشجيت، 2005). يشير عالم الاقتصاد أليكس تباروك في مقالة صحفية نُشرت في عام 2004 إلى أن السماح ببيع الأعضاء والقضاء على ظاهرة قوائم انتظار المتبرعين سيعمل على زيادة المعروض من الأعضاء وتقليل التكاليف والتخفيف من حدة القلق السائد في المجتمع بشأن موضوع أسواق الأعضاء البشرية.
في عام 2006، أصبحت إيران الدولة الوحيدة في العالم التي يُسمح فيها للمواطنين ببيع الكلى بصورة قانونية، ويتراوح السعر السوقي ما بين 2000 إلى 4000 دولار أمريكي. وقد أبدى كل من مجلة الإيكونومست ومعهد أيان راند موافقتهما وتأييدهما لإنشاء سوق قانونية في مكان آخر. وذكروا أن قوائم الانتظار على مستوى الولايات المتحدة ستختفي إذا قام %0.06 من الأمريكيين الذين تتراوح أعمارهم بين 19 و65 عامًا بعرض كلية واحدة للبيع (وهذا هو ما حدث في إيران، على حد قول مجلة الإيكونومست). تردف المجلة قائلةً إن التبرع بالكلى ليس أكثر خطورة من الأمومة البديلة مدفوعة الأجر المتاحة بصورة شرعية في معظم الدول.
يذكر الدكتور الباكستاني فرحات مُعظَّم أن نسبة القرويين ذوي الكلية الواحدة تتراوح من %40 إلى %50 من إجمالي القاطنين في بعض القرى لأنهم باعوا الكلية الأخرى إلى أحد الأشخاص الأثرياء ممن يحتاجون إلى عمليات زراعة كلى، وربما يكون هذا الشخص أجنبيًا، جاء ذلك في أحد مؤتمرات منظمة الصحة العالمية. يُعرض على المتبرعين الباكستانيين 2500 دولار في مقابل الكلية الواحدة ولكن ما يصلهم لا يتعدى نصف هذا المبلغ، حيث يتقاضى الوسطاء مبالغ هائلة. وفي شيناي، التي تقع جنوب الهند، يقوم الصيادون الفقراء وأسرهم ببيع الكلى بعد تدمير سبل معيشتهم بسبب إعصار تسونامي في المحيط الهندي في 26 ديسمبر 2004. وقد قام حوالي 100 شخص، معظمهم من النساء، ببيع الكلى الخاصة بهم في مقابل 40000-60000 روبية هندية (وهو ما يتراوح ما بين 900- 1350 دولار). قال ثايلكافاثي أجاثيش (30 عاما)، الذي باع إحدى كليتيه في مايو 2005 مقابل 40000 روبية: “كنت أكسب قوت يومي من بيع السمك، ولكني لا أقوى الآن على ممارسة أي عمل بسبب تقلصات المعدة التي أصابتني بعد الجراحة.” ويقول معظم من قاموا ببيع كليتهم إن ذلك كان خطأ فادحًا.
توزيع الأعضاء التي تم التبرع بها
تُوزَّع الغالبية العظمى من الأعضاء التي يتم التبرع بها بعد الوفاة في الولايات المتحدة من خلال العقد الفيدرالي المبرم مع شبكة توفير الأعضاء وإجراء عمليات زراعة الأعضاء (OPTN)، التي أنشئت بموجب قانون زراعة الأعضاء الصادر في عام 1984 من خلال الشبكة المتحدة لتبادل الأعضاء (UNOS). (جدير بالذكر هنا أن أنسجة القرنية لا تندرج ضمن الأعضاء التي تتعامل معها الشبكة المتحدة لتبادل الأعضاء، ولكن عادةً ما تتعامل معها بنوك العيون المختلفة.) تقوم الشبكة المتحدة لتبادل الأعضاء بتوزيع الأعضاء بناءً على الأسلوب الأكثر عدلاً من وجهة نظر القيادة العلمية في كل تخصص. فمثلاً، تُوزَّع الأعضاء في تخصص الكلى حسب أولوية الانتظار، بينما يحدد مقياس MELD كيفية توزيع الأعضاء في حالة مرضى الكبد، وهو عبارة عن مقياس تجريبي يستند إلى مؤشر قيم معملية يوضح المرحلة التي وصل إليها مريض الكبد. وما زال التبرع الموجَّه أو المحدَّد في طور التزايد ولكن بمعدل بطيء للغاية، حيث توصي عائلة الشخص المتبرع (وغالبًا ما يكون ذلك بناءً على وصية المتوفى) بالتبرع بعضو من أعضاء جسمه لشخص بعينه. إذا كان الأمر مناسبًا من الناحية الطبية، يُنحى نظام التوزيع جانبًا، ويُمنح العضو لذلك الشخص. تتفاوت قوائم الانتظار في الولايات المتحدة وفقًا للكم المتوفر من الأعضاء التي سيتم التبرع بها في مختلف المناطق التابعة للشبكة المتحدة لتبادل الأعضاء. في دول أخرى مثل المملكة المتحدة، تتحدد أولوية الحصول على العضو بناءً على معيارين فقط وهما العوامل الطبية وترتيب المتلقي على قائمة الانتظار. فإذا لم يكن الشخص متوافقًا من الناحية البيولوجية مع العضو المتوفر، يُلاحظ أن ذلك يرفع من ترتيبه على القائمة.
وكان من بين الحالات الأكثر شهرة من هذا النوع حالة زراعة قلب الابنة باتي شوبر في صدر أبيها تشيستر في عام 1994. وكانت هذه هي المرة الأولى التي يحصل فيها أحد الوالدين على قلب تبرع به أحد أبنائه. وعلى الرغم من أن قرار استخراج القلب من جسد الابنة المقتولة توًا لم يكن قرارًا هينًا، فإن أسرة شوبر قد وافقت في نهاية الأمر لأن ذلك ما كانت ستسعى إليه الطفلة جاهدةً إذا كانت لا تزال على قيد الحياة.
التبرع الإجباري
وُجهت اتهامات عديدة بأن بعض السلطات تستحوذ على أعضاء من أجساد المواطنين غير المرغوبين لدى هذه السلطات، مثل نزلاء السجون. وقد ذكرت الجمعية الطبية العالمية أن الأفراد قيد الاحتجاز لا يمتلكون حرية الموافقة على التبرع بأعضائهم. ويندرج تشريح الجثث غير الشرعي ضمن أشكال سرقة الأجساد ويمكن أن يحدث كوسيلة للحصول على طعوم مغايرة.
وفقًا لما ذكره نائب وزير الصحة الصيني، هوانغ جيفو، يأتي %95 من إجمالي الأعضاء المستخدمة في عمليات زراعة الأعضاء من سجناء محكوم عليهم بالإعدام. ويُبرر هذا العمل بعدم وجود برنامج عام للتبرع بالأعضاء في الصين. إلا أن التقارير التي يتم نشرها في وسائل الاعلام الصينية قد أثارت مخاوف حول ما إذا كان هؤلاء المجرمون المحكوم عليهم بالإعدام هم المصدر الوحيد للأعضاء المستخدمة في عمليات زراعة الأعضاء.
وقد وافقت الجمعية الطبية الصينية في أكتوبر عام 2007، استجابةً لضغوط دولية، على تعليق قرار انتزاع الأعضاء من أجساد السجناء المحكوم عليهم بالإعدام، ولكن لم يتم تحديد الموعد النهائي. ووافقت الصين على الحد من عمليات زراعة الأعضاء المعتمدة على نقل أعضاء من المتبرعين إلى أقاربهم المباشرين.
يستجيب المواطنون في بقاع أخرى من العالم لهذه الوفرة في الأعضاء، وتنعكس هذه الاستجابة في قرار عدد من الأشخاص (ومن ضمنهم مواطنون من الولايات المتحدة واليابان) بالسفر إلى الصين أو الهند بوصفهم سياحًا طبيين وإجراء عمليات زراعة الأعضاء بطرق قد تعد غير أخلاقية في أماكن أخرى (انظر لاحقًا). .
زراعة الأعضاء في دول مختلف
العوامل الديموجرافية
على الرغم من الجهود التي تبذلها المؤسسات المعنية بعمليات زراعة الأعضاء على المستوى الدولي، إلا أنه لا يمكننا التوصل إلى مصدر دقيق يمدنا بالأعداد والنسب والنتائج وكل أنواع عمليات زراعة الأعضاء على الصعيد العالمي؛ وأفضل ما يمكننا التوصل إليه هو مجرد تقديرات. ولا يبشر هذا بنتائج جيدة في المستقبل، وبالتالي فإن تعزيز آليات جمع البيانات وتحليلها على مستوى دول العالم كافة يعد من أهم الأولويات اللازمة لإنشاء تحالف عالمي في مجال زراعة الأعضاء.
| الكلى (*عدد المرضى بالنسبة لكل مليون مواطن) | الكبد (عدد المرضى بالنسبة لكل مليون مواطن) | القلب (عدد المرضى بالنسبة لكل مليون مواطن) | |
| الولايات المتحدة الأمريكية | 52 | 19 | 8 |
| أوروبا | 27 | 10 | 4 |
| تركيا | 01 | 3.5 | 1 |
| آسيا | 3 | 0.3 | 0.03 |
| أمريكا اللاتينية | 13 | 1.6 | 0.5 |
- كل الأرقام لكل مليون نسمة
المصدر:
وفقًا لإحصائيات المجلس الأوروبي، تتصدر أسبانيا دول العالم من حيث نسبة المتبرعين التي بلغت 35,1 لكل مليون مواطن في عام 2005، و33,8 في عام 2006، وذلك بفضل جهود المؤسسة الأسبانية لنقل الأعضاء التي يرأسها دكتور رافاييل ماتيسانز.
إضافة إلى المواطنين الذين ينتظرون إجراء عمليات زراعة أعضاء في الولايات المتحدة وغيرها من الدول المتقدمة، هناك قوائم انتظار طويلة في بقية دول العالم. يحتاج أكثر من 2 مليون شخص في الصين إلى إجراء عمليات زراعة أعضاء، إضافة إلى 50000 في أمريكا اللاتينية (%90 منهم يحتاجون لزراعة كلى)، فضلاً عن آلاف آخرين في قارة أفريقيا التي تعد أقل قارة من حيث التوثيق. وتتفاوت قواعد التبرع في الدول النامية.
يؤمن المسلمون عادةً أن انتهاك حرمة الجسد في أثناء حياته أو بعد مماته من الأمور المحرمة شرعًا، ومن ثم يعارض الكثيرون مفهوم زراعة الأعضاء. ولكن معظم الهيئات الإسلامية في العصر الحديث توافق على عمليات زراعة الأعضاء إذا كانت ستؤدي إلى إنقاذ حياة شخص آخر.
وتتراوح نسبة المتبرعين في أمريكا اللاتينية من 40-100 متبرع لكل مليون نسمة سنويًا، متساوية مع النسبة في الدول المتقدمة. ومع ذلك، يساهم المتبرعون المتوفون دماغيًا بنحو %90 من إجمالي نسبة الأعضاء التي يتم التبرع بها لعمليات زراعة الأعضاء في أوروجواي وكوبا وشيلي. ويشكل المتوفون دماغيًا نسبة %35 من إجمالي المتبرعين في المملكة العربية السعودية. وهناك جهود متواصلة لتعزيز الاستفادة من المتبرعين المتوفين دماغيًا في آسيا، وعلى الرغم من مستويات المعيشة السائدة في آسيا، تقل نسبة المتبرعين بالكلى المتوفين دماغيًا في الهند عن متبرع واحد لكل مليون نسمة.
اتخذت زراعة الأعضاء في الصين مكانتها منذ ستينيات القرن العشرين، ويعد البرنامج الصيني لزراعة الأعضاء من بين أهم البرامج في العالم، وبلغ ذروته بحلول عام 2004؛ حيث وصل عدد العمليات التي أجريت في الصين إلى ما يربو على 13000 عملية. ومع ذلك، يتنافى مفهوم التبرع بالأعضاء مع التقاليد والثقافة الصينية، ويعد التبرع الإجباري بالاعضاء أمرًا غير قانوني بموجب القانون الصيني. لفت برنامج الصين لزراعة الأعضاء انتباه وسائل الإعلام الحديثة الدولية في تسعينيات القرن العشرين نظرًا للمخاوف الأخلاقية بشأن الإتجار في الأعضاء والأنسجة التي يتم أخذها من جثث المجرمين المحكوم عليهم في عمليات زراعة الأعضاء. إضافة إلى ذلك، تم توجيه اتهامات في عام 2006 بشأن استخلاص الأعضاء من ناشطي حركة فالون جونج الروحية المحظورة الأحياء، مما أدى إلى إثارة صراع على صفحات الجرائد بين العضو السابق في البرلمان الكندي ديفيد كيلجور والمحامي الناشط في مجال حقوق الإنسان ديفيد ماتاس. أصدرت السلطات الصينية قانونًا في عام 2006 لوقف التجارة الدولية في أعضاء السجناء وزيادة التبرع الطوعي من عامة الجمهور.
وفيما يتعلق بموضوع زراعة الأعضاء في إسرائيل، هناك نقص حاد في الأعضاء المتوفرة للاستخدام في عمليات زراعة الأعضاء نظرًا للاعتراضات الدينية من قبل بعض الحاخامات الذين يعارضون جميع أنماط التبرع بالأعضاء وغيرهم ممن يدعون أن الحاخام من حقه أن يشارك في جميع خطوات صنع القرار فيما يتعلق بكل متبرع. ،تُجرى ثلث عمليات زراعة القلب لإسرائيليين في جمهورية الصين الشعبية، وتُجرى العمليات الأخرى في أوروبا. ويرى الدكتور يعقوب ليفي، رئيس وحدة زراعة القلب في مركز شيبا الطبي، تل أبيب، أن “سياحة زراعة الأعضاء” غير أخلاقية ومن ثم لا يجب على شركات التأمين الإسرائيلية أن تدفع أي مبالغ مالية لدعمها. تعمل الجمعية الوطنية للتبرع بالأعضاء (HODS) في إسرائيل على تعزيز المعرفة والمشاركة في حملات التبرع بالأعضاء بين اليهود في جميع أنحاء العالم.
تتفاوت معدلات زراعة الأعضاء تبعًا للعرق والجنس والدخل. وقد أظهرت إحدى الدراسات التي أجريت على مرضى بدأوا في إجراء غسيل كلوي طويل المدى أن هناك معوقات اجتماعية ديموجرافية تحول دون إجراء زراعة كلى وتبدو هذه العوامل واضحة للعيان حتى قبل وضع المرضى على قائمة الانتظار. على سبيل المثال، أبدت مجموعات مختلفة اهتمامًا محدودًا بعمليات زراعة الأعضاء وطرحت فكرة إجراء فحص تشخيصي شامل قبل إجراء هذه العمليات بنسب مختلفة. وقد ركزت الجهود السابقة الرامية لإرساء سياسات متوازنة لعمليات زراعة الأعضاء على المرضى المدرجين بالفعل على قائمة الانتظار.
التكاليف المقارنة
يعد تفاوت أسعار الأعضاء وأسعار جراحات زراعة الأعضاء في بقاع مختلفة على مستوى العالم أحد أسباب الدعوة إلى محاولة السيطرة على السوق غير الشرعية لبيع الأعضاء البشرية. ووفقًا لما نشر في مجلة نيو إنجلاند الطبية، يمكن شراء الكلية البشرية في مانيلا مقابل 1000- 2000 دولار، بينما قد يصل سعرها في المناطق الحضرية في أمريكا اللاتينية إلى 10000 دولار. ويصل سعر الكلى في جنوب أفريقيا إلى 20000 دولار. وفي هذا الصدد، يمثل تفاوت السعر على أساس عرق المتبرع القوة الدافعة لبيع الأعضاء بأسعار مغرية في جنوب أفريقيا، وفي أجزاء أخرى من العالم أيضًا.
في الصين، تبلغ تكلفة عملية زراعة الكلى حوالي 70000 دولار، والكبد 160000 ألف دولار، والقلب 120000 دولار . وعلى الرغم من أن هذه الأسعار لا تزال بعيدة عن متناول الفقراء، مقارنة بالأسعار في الولايات المتحدة، حيث قد تبلغ تكلفة عملية زراعة الكلى 100000 دولار، والكبد 250000 دولار، والقلب 860000 دولار، إلا أن تلك الأسعار جعلت الصين المورِّد الرئيسي للأعضاء وجراحات زراعة الأعضاء إلى الدول الأخرى.
الأمان
إن المقابل المادي الهائل الذي سيحصل عليه المتبرع يزيد بدوره أيضًا من احتمالية تقديم أعضاء مصابة للمتلقين، لأن هؤلاء المتبرعين غالبًا ما هم إلا نتاج مجتمعات أكثر فقرًا ولا يتمتعون برعاية صحية دورية، فضلاً عن أن الوسطاء قد يتمكنون من التهرب من فحوصات الكشف عن الأمراض التي يتم إجراؤها قبل إجازة استخدام الأعضاء في عمليات زراعة الأعضاء. وتُجرى غالبية هذه الصفقات في مقابل مبلغ نقدي كبير دون أية رعاية طبية لاحقة للمتبرع. وتشير بعض الحالات إلى أن احتمالية الإصابة بفيروس نقص المناعة البشرية (HIV) جراء إجراء عمليات زراعة الأعضاء تبلغ نسبتها 18:1.
في نوفمبر 2007، أعلنت مراكز التحكم في الأمراض والوقاية منها في الولايات المتحدة عن الحالة الأولى من نوعها لانتقال فيروس نقص المناعة البشرية وفيروس الالتهاب الكبدي الوبائي في آن واحد عن طريق إحدى عمليات زراعة الأعضاء. كان المتبرع في هذه الحالة رجلاً يبلغ عمره 38 عامًا، والذي يُصنف من قبل هيئات التبرع بأنه “ذو خطورة عالية”، وقد نقلت أعضاؤه فيروس نقص المناعة البشرية وفيروس الالتهاب الكبدي الوبائي C إلى أربعة أعضاء في جسد المتلقي، الذي لم يُحط علمًا بأن هذا المتبرع “ذو خطورة عالية”. ويذكر الخبراء أن سبب عدم ظهور هذه الأمراض في اختبارات الكشف عن الأمراض ربما يعود إلى أنها كانت قد تقلصت في خلال الأسابيع الثلاثة السابقة لوفاة المتبرع، ومن ثم لم تتكون أجسام مضادة بأعداد كافية للكشف عن وجود المرض. وقد دعت هذه الأزمة الكثيرين إلى المناداة بإجراء اختبارات أكثر دقة للكشف عن الأمراض، بحيث يمكن التقاط الأجسام المضادة بسرعة أكبر. وفي الوقت الحالي، لا يمكن لاختبارات الكشف عن الأمراض أن تلتقط الأعداد القليلة من الأجسام المضادة التي تُفرز في حالة الإصابة بعدوى فيروي نقص المناعة البشرية في خلال التسعين يومًا الأخيرة من حياة المتبرع، أو عدوى الالتهاب الكبدي الوبائي C في خلال الفترة التي تتراوح من 18-21 يومًا قبل عملية التبرع.
وتقوم العديد من الهيئات المعنية بزراعة الأعضاء الآن بإجراء اختبار الحمض النووي (NAT)، وتتمكن حينئذٍ من الكشف عن الأجسام المضادة لكلٍ من فيروس نقص المناعة البشرية (HIV) وفيروس الالتهاب الكبدي الوبائي C في غضون 7-10 أيام من التعرض للفيروس.
قوانين زراعة الأعضاء
قامت كل من الدول النامية والمتقدمة بصياغة العديد من السياسات سعيًا لتوفير عنصر الأمان وإتاحة عمليات زراعة الأعضاء لمواطنيها. وقررت كل من البرازيل وفرنسا وإيطاليا وبولندا وأسبانيا اعتبار جميع البالغين بمثابة متبرعين مرتقبين في حالة وفاتهم، إلا إذا قرروا الانسحاب بمحض إرادتهم واستخرجوا بطاقات تفيد ذلك. وتعد إيران هي الدولة الوحيدة في العالم التي يُسمح قانونًا لأي مواطن بها أن يببع أحد أعضائه إلى مواطن آخر لإجراء عملية زراعة. وعلى الرغم من ذلك، فبينما قد ينظر متلقو الأعضاء المحتملون في الدول النامية إلى نظرائهم في الدول المتقدمة بنظرة شفقة، فإن المتبرعين المحتملين في الدول النامية لا ينظرون إلى نظرائهم في الدول المتقدمة بالنظرة نفسها. فالحكومة الهندية واجهت صعوبة بالغة في تتبع السوق السوداء المزدهرة لتجارة الأعضاء في البلاد، ولم تقم بإدانتها رسميًا حتى الآن. وقد سنَّت دول أخرى ممن تعاني من تجارة الأعضاء غير الشرعية إجراءات تشريعية لمكافحة هذه التجارة. وقد شرعت مولدوفا قانونًا يجرم التبني من دول أخرى تحسبًا لاتخاذه ستارًا من قبل تجار الأعضاء البشرية. وبدايةً من شهر يوليو 2006، حظرت الصين بيع الأعضاء وهي تدَّعي أن كافة المسجونين الذين تبرعوا بأعضائهم قد وافقوا على التبرع بأعضائهم بمحض إرادتهم. ومع ذلك، قام أطباء في بلدان أخرى، مثل المملكة المتحدة، باتهام الصين بانتهاك عقوبة الإعدام التي تتميز بارتفاع معدلاتها هناك. وعلى الرغم من هذه الجهود، إلا أن الإتجار غير المشروع في الأعضاء البشرية لا يهدأ، ويمكن أن يُعزَى إلى الفساد المستشري في مؤسسات الرعاية الصحية، والذي يقدر أن ارتفاع معدلاته يجاري ارتفاع معدلات الفساد بين الأطباء في الصين وأوكرانيا والهند، كما أن غض الطرف عن هذه الصفقات المشبوهة أثر بالسلب على الحكومات من الناحية الاقتصادية، فضلاً عن أن مؤسسات الرعاية الصحية ينبغي أن تلجأ أحيانًا إلى تجارة الأعضاء. ويجري شحن بعض الأعضاء أيضًا إلى أوغندا وهولندا. وكان هذا من ضمن المنتجات الرئيسية في التجارة ثلاثية الأطراف في عام 1934 والتي تمثلت أطرافها في أفريقيا وأوروبا والولايات المتحدة.
بدايةً من 1 مايو 2007، بدأ الأطباء المشاركون في تجارة الأعضاء يواجهون غرامات وإيقاف عن العمل في الصين. ومن المنتظر أن يُسمح فقط لعدد قليل من المستشفيات المعتمدة بإجراء عمليات زراعة الأعضاء للحد من العمليات غير القانونية. كما أن استئصال أي عضو دون الحصول على موافقة المتبرع يعد جريمة أيضًا.
في يوم 27 يونيو 2008، أقر الإندونيسي سليمان دامانيك (26 عاما) بأنه مذنب في محكمة سنغافورة ببيع كليته للمدير التنفيذي لمجمع CK Tang التجاري، وهو السيد تانج وي سونج (55 عاما)، في مقابل 150 مليون روبية (أي ما يساوي 22200 دولار سنغافوري). يجب أن تبدي اللجنة المعنية بأخلاقيات زراعة الأعضاء موافقتها على عمليات زراعة إحدى كليتي المتبرع الحي. جدير بالذكر أنه تُحظر تجارة الأعضاء في سنغافورة والعديد من البلدان الأخرى وذلك تفاديًا لاستغلال “الفقراء والمتبرعين الذين يعيشون في أدنى درجات السلم الاجتماعي ممن هم غير قادرين على اتخاذ خيارات مدروسة ويعانون من مخاطر طبية محتملة.” قام المتهم الآخر، ويُدعى توني (27 عاما) بالتبرع بكليته لمريض إندونيسي في مارس، مدعيًا أنه ابن المريض بالتبني، وتلقى 186 مليون روبية (20200 دولار أمريكي). صدر الحكم بمعاقبة كل منهما بالسجن لمدة 12 شهرًا، أو دفع غرامة قدرها 10000 دولار سنغافوري (وهو ما يوازي 7600 دولار أمريكي).
في مقال نُشر في مجلة الشئون الاقتصادية Econ Journal Watch في أبريل 2004. وقام عالم الاقتصاد أليكس تباروك بدراسة تأثير قوانين الموافقة المباشرة على توفر الأعضاء المستخدمة في عمليات زراعة الأعضاء. وقد وجد تباروك أن الضغوط الاجتماعية المضادة لفكرة زراعة الأعضاء تضاءلت بمرور الوقت مع تزايد فرصة اتخاذ قرارات فردية. خلصت الدراسة التي أجراها تباروك إلى اقتراح أن الإلغاء التدريجي للقيود المفروضة على التبرع بالأعضاء والتحول إلى نظام السوق الحرة في عمليات بيع الأعضاء ستؤدي إلى زيادة المعروض من الأعضاء، فضلاً عن تعزيز تقبل المجتمع لفكرة التبرع بالأعضاء من الناحية العملية.
مخاوف أخلاقية
تُثار العديد من المخاوف الأخلاقية عند الحديث عن الإجراءات التنظيمية لعمليات زراعة الأعضاء في الدول النامية، إضافةً إلى كيفية توزيع هذه الإجراءات في هذه الدول، وذلك على الرغم من جانبها الإيجابي الذي يعود بالنفع على من يجرون هذه العمليات في معظم الأحوال. يُعنى الجانب الأخلاقي للموضوع أساسًا بكل من جهة الحصول على العضو وطريقة الحصول عليه لإجراء عملية زراعة الأعضاء، فضلاً عن مفهوم العدالة التوزيعية. تشير منظمة الصحة العالمية إلى أن عمليات زراعة الأعضاء تؤدي إلى الارتقاء بالمستوى الصحي بوجه عام، ولكن مفهوم “سياحة زراعة الأعضاء” قد يؤدي إلى انتهاك حقوق الإنسان أو استغلال الفقراء، وحدوث تداعيات صحية غير محسوبة العواقب، فضلاً عن عدم تكافؤ فرص الحصول على خدمات زراعة الأعضاء، مما قد يسبب أضرارًا في نهاية الأمر. بغض النظر عن أن عمليات زراعة الأعضاء تعد بمثابة “قبلة الحياة”، بالنسبة للمواطنين القاطنين في الدول النامية، إلا أنها قد تتم بشكل قسري. ويمكن أن يعتبر الإكراه تصرفًا استغلاليًا للمواطنين الفقراء، مما يعد انتهاكًا لحقوق الإنسان الأساسية وفقًا للمادتين الثالثة والرابعة من الإعلان العالمي لحقوق الإنسان. وهناك أيضًا وجهة نظر منطقية تناقض ما سبق تمامًا، وهي أن تجارة الأعضاء البشرية، إذا ما تم تنظيمها بشكل مناسب وفعال بحيث يتم ضمان إبلاغ البائع تفصيلاً بكل التداعيات الناجمة عن التبرع، ستحقق مصلحةً مشتركةً للطرفين البالغين بالتراضي، وأن حظر هذه العمليات يعد في حد ذاته انتهاكًا للمادتين الثالثة والرابعة من الإعلان العالمي لحقوق الإنسان.
وهناك تخوف في الدول المتقدمة كذلك من أن تؤدي حمى زيادة المعروض من الأعضاء البشرية إلى التغاضي عن احترام الحق في الحياة. وقد تتعقد المسألة أكثر إذا ما تأملنا حقيقة أنه لا يمكن تحديد معيار ثابت لتعريف الموت القانوني، بل إنه قد يتغير بسهولة في ظل التطورات التكنولوجية المتلاحقة.
نظرة فقهية-إسلامية
يرى بعض المعاصرين عدم جواز عمليات نقل وزراعة الأعضاء لأن في ذلك امتهانا للكرامة الإنسانية بالنسبة للمأخوذ منه.. ولكن أكثر العلماء أجمعوا على أن أخذ عضو من جسم إنسان حي وزرعه في جسم أخر مضطر إنقاذا لحياته أو استعادة لوظيفة أساسية من وظائفه الأساسية عمل جائز، لأن فيه مصلحة كبيرة للمزروع فيه، كما أنه تعاون على الخير من جانب المتبرع، وأنه عمل لا يتنافى مع الكرامة الإنسانية وهذا هو القول الراجح في هذه المسألة إذا توفر في هذه العملية الشروط الآتية: 1- أن لا يضر أخذ العضو من المتبرع ضرراً يخل بحياته العادية، لأن القاعدة الشرعية أن الضرر لا يزال بضرر مثله، ولا بأشد منه، ولأن التبرع حينئذ يكون من قبيل الإلقاء بالنفس إلى التهلكة، وهو أمر غير جائز شرعاً. 2- أن يكون إعطاء العضو طوعاً من المتبرع دون إكراه. 3- أن يكون زرع العضو هو الوسيلة الطبية الوحيدة الممكنة لمعالجة المريض المضطر. 4- أن يكون نجاح كل من عمليتي النزع والزرع محققاً في العادة أو غالباً. وتعتبر جائزة شرعاً بطريق الأولوية كل من الحالات التالية: 1- أخذ العضو من إنسان ميت لإنقاذ إنسان آخر مضطر إليه، بشرط أن يكون المأخوذ منه مكلفاً وقد أذن بذلك حال حياته. 2- أن يؤخذ العضو من حيوان مأكول ومذكي مطلقاً، أو غيره عند الضرورة لزرعه في إنسان مضطر إليه. 3- أخذ جزء من جسم الإنسان لزرعه أو الترقيع به في جسمه نفسه، كأخذ قطعه من جلده أو عظمه لترقيع ناحية أخرى من جسمه بها عند الحاجة إلى ذلك. 4- وضع قطعة صناعية من معادن أو مواد أخرى في جسم الإنسان لعلاج حالة مرضية فيه كالمفاصل وصمام القلب وغيرهما. فكل هذه الحالات الأربع يرى المجلس (مجلس المجمع الفقهي الإسلامي، التَّابع لرابطة العالم الإسلامي، الدَّورة الثَّامنة في مكَّة المكرمة ورقم القرار 35 (1/8)) جوازها شرعاً بالشروط السابقة.
source:
https://ar.wikipedia.org/wiki/
[kkstarratings]



